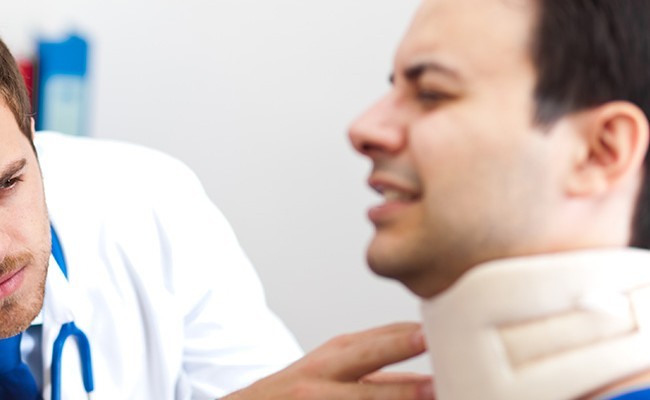
Latigazo cervical
- 25/06/2012
Latigazo cervical es el nombre que se le da a una hiperflexión e hiperextensión consecutivas provocadas por un golpe inesperado y brusco a nivel cervical. La musculatura del cuello se estira por un lado y se contrae por el lado opuesto. La cabeza en ese movimiento recuerda al de un látigo, de ahí su nombre. Su definición actual es aceptada internacionalmente y viene dada por la descrita en 1995 por la Québec Task Force como: “Mecanismo de aceleración-desaceleración del cuello con transferencia de energía a la región cervical. Se pueden lesionar los tejidos blandos o hueso y puede producir una gran variedad de manifestaciones clínicas (síndrome asociado al latigazo cervical).”
En una lesión por latigazo cervical hay que tener en cuenta la anatomía de todo el cuello formado por: vértebras, articulaciones, ligamentos y músculos, nervios, vasos sanguíneos, el esófago, la traquea y la médula. Parte de estas estructuras, o bien, en su totalidad (dependiendo del grado de la lesión) pueden quedar afectadas.
La clasificación del grado de lesión en el latigazo cervical se realiza a través de la propuesta en 1995 también por la Québec Task Force, aceptada internacionalmente:
- Grado 0: no hay signos/síntomas ni cervicalgia.
- Grado I: cervicalgia o rigidez sin signos físicos (no signos clínicos objetivables).
- Grado II: cervicalgia con pérdida de recorrido articular o puntos dolorosos a la palpación, signos músculo-esqueléticos. Actualmente, se admiten grado IIa- dolor sin limitación de recorrido articular- y IIb -dolor con limitación del recorrido articular-.
- Grado III: síntomas de cuello y signos neurológicos, como disminución o ausencia de los reflejos sensitivos profundos, debilidad o déficit sensitivo.
- Grado IV: síntomas en cuello y fractura o luxación cervical. No se considera un latigazo cervical. Tratamiento quirúrgico.
Síntomas
Dolor cervical: síntoma más frecuente. Al principio puede no ser muy localizado, pero se incrementa con cualquier movimiento. Puede referirse en occipital, parte superior de los hombros, extremidades superiores y zona interescapular. Se trata de un dolor sordo, que suele asociarse a la contractura y la limitación de la movilidad. Suele presentarse entre 6 y 72 horas después del accidente. Si se presenta en las primeras horas tras el impacto suele considerarse un factor de mal pronóstico.
Contractura muscular: muchas veces en la fase aguda, dicha contractura, impide el edema apareciendo este tras el relajamiento nocturno con el consiguiente empeoramiento de la sintomatología. El dolor miofascial es la fuente más común del dolor por contractura muscular.
Síndrome del desfiladero torácico: debido a daño en los músculos escalenos con edema y fibrosis del tejido circundante que puede comprimir el plexo braquial, que pasa a través del triángulo de los escalenos. Dolor en hombros, fatigabilidad, parestesia en cuartos y quintos dedos, edemas en miembros o manos, frialdad y palidez acra.
Roturas musculares: la hiperextensión provoca contractura de los ECM, pudiendo llegar hasta la rotura de fibras musculares.
Debilidad y falta de fuerza: puede señalarse como una sensación subjetiva de debilidad, pesadez y/o fatiga en la zona del cuello y en las extremidades superiores. Frecuentemente estas sensaciones no se acompañan de anomalías en la exploración.
Cefaleas: después de la cervicalgia, es el síntoma más común. De predominio occipital o suboccipital, puede irradiarse hacia la región temporal u orbital. Suelen ser diarias, prolongadas, que respetan el descanso nocturno y persistentes meses después del accidente, de intensidad variable, en general por causa muscular. Existen diferentes tipos de cefaleas:
- Cervicogénica: origen cervical con posterior irradiación a la región occipital, parietal y temporal.
- Neuralgia occipital de Arnold: neuralgia del nervio occipital mayor, de localización lateralizada, retroauricular o retroorbitaria irradiada al hemicráneo correspondiente.
- Tensional.
- Por disfunción de la articulación témporo-mandibular.
- Migraña postraumática: signo de mal pronóstico, de aparición común en personas que padecían jaqueca antes del traumatismo.
- Vértigo: presenci a de sensaciones de desequilibrio o vértigo, a menudo en asociación con otros síntomas auditivos, vestibulares o vasculares, como el compromiso de riego sanguíneo en el territorio basilar. No está clara su aparición a raíz de este tipo de traumatismo.
Parestesias: se han descrito sensaciones de hormigueo y de entumecimiento de las manos, en especial del borde cubital de los dedos. Si estos síntomas se encuentran asociados a debilidad de grupos musculares, alteraciones de los reflejos y anormalidades en la exploración de la sensibilidad, deben ser atribuidos a una compresión nerviosa, y por tanto, estudiados con más detalle.
Lesiones vasculares: las arterias vertebrales se pueden afectar en pacientes con arteriosclerosis dando lugar al síndrome de Wallenberg o bulbar lateral. La trombosis de la arteria vertebral basilar puede incluso producir la muerte del accidentado.
Otros síntomas relacionados:
- Disfunción de la articulación témporo-mandibular: puede producir espasmo muscular, esguince de la articulación e incluso luxación. No suele diagnosticarse inicialmente.
- Disfagia: posiblemente debido al edema faringeo o hematoma retro-faringeo por elongación esofágica y faríngea. Produce ronquera.
- Disfonía: por afectación traqueal o compromiso de nervios por lesión directa o por edema de estructuras colindantes.
- Dolor lumbar: debido a que la pelvis permanece fija por el cinturón de seguridad mientras el tronco se mueve libremente.
- Alteraciones psicológicas: de aparición tardía, en forma de estrés emocional, ansiedad, angustia, depresión, alteraciones del sueño, sensación de tener la cabeza vacía, trastornos en la concentración y la memoria o fobia a la conducción. Relacionados con las consecuencias físicas, sociales, legales y profesionales que conlleva la colisión. En algunos casos, puede presentarse un síndrome de estrés postraumático.
- Alteraciones visuales: se cree que por errores de acomodación visual. Diplopía, visión borrosa.
- Tinnitus: lesión témpora-mandibular, cierre de transitorio de arterias vertebrales en el momento de la lesión, o daño directo en el oído interno.
- Síndrome postcontusión cerebr al: debido al impacto de la cabeza con alguna parte del vehículo o por contusión del cerebro dentro del cráneo.
Cualquiera de estos síntomas puede formar parte de los denominados desórdenes asociados al latigazo cervical (whiplash-associated disorders, WAD), que se caracterizan por ser el conjunto de signos y síntomas que presenta el paciente tras el accidente y durante el tratamiento de lesión.
Tratamiento
- En un primer nivel de atención médica, el objetivo del tratamiento es que el paciente se pueda reincorporar oportunamente a sus actividades de la vida diaria y laboral mediante el tratamiento rehabilitador precoz.
- El médico familiar inicia tratamiento farmacológico y no farmacológico en pacientes con esguince cervical grado I y II. El uso del collarín y tipo del mismo (blando, semirrígido o rígido) es controversial, sin embargo, existe evidencia que relaciona el retiro temprano del collarín con una menor incidencia de complicaciones o persistencia del dolor; por lo que se recomienda se retire a los 7 ó 10 días de la lesión, valorando el estado neurológico y asegurándose que el paciente lleve a cabo el tratamiento establecido para evitar dolor residual.
- Aplicar crioterapia en las primeras 48 horas posteriores a la lesión.
- Después de 48 horas de la lesión, iniciar la aplicación de calor superficial con bolsa de agua, cojín eléctrico o rayos infrarrojos en la zona afectada, durante 20 minutos o más para obtener los beneficios de la termoterapia: vasodilatación, relajación muscular, disminución del dolor.
- Indicar reposo relativo.
- Indicar dieta normal sin irritantes.
- Informar al paciente sobre las medidas de higiene postural de la columna.
- Enseñar al paciente los siguientes ejercicios terapéuticos que debe realizar tres veces al día, 10 veces cada uno, lentamente.
- Cuello: movilizar activamente la cabeza en flexión, extensión lateral (acercar la oreja al hombro) y rotación (mover la cabeza hacia la derecha y hacia la izquierda).
- Hombros y extremidades superiores: elevar los hombros, flexión, extensión, abducción y aducción de las extremidades superiores.
¿Necesitas servicios de fisioterapia, terapia miofascial o acupuntura? Julia JIménez es la terapeuta que necesitas. Pide tu cita a Julia Jiménez también en Barcelona.

.jpg)